�����������������ۺ�����neonatal respiratory distress syndrome,NRDS���й��������֮�� ǰ��ָ�����ֺ�������֢״�������䲡�����Դ����� ǰ��ָ�����ֺ�������֢״�������䲡�����Դ����� ����ָȱ���α��������������ĺ�������֢��RDS����������Ҫ������һ��NRDS������Ҫ����������� ����ָȱ���α��������������ĺ�������֢��RDS����������Ҫ������һ��NRDS������Ҫ����������� �ٴ��Խ����Ժ�������Ϊ��Ҫ���֣������Գ�����������Ĥ�ͷβ���Ϊ����������������Ĥ����hyaline miembrane disease��. �ٴ��Խ����Ժ�������Ϊ��Ҫ���֣������Գ�����������Ĥ�ͷβ���Ϊ����������������Ĥ����hyaline miembrane disease��.
���������������ۺ�������ʲôԭ������ģ�
�������������������ۺ�������ȱ���α���������ʣ�pulmonary surfactant,PS������ ����ݺͿ����Ľ�������б������� ����ݺͿ����Ľ�������б������� ��ȱ������������� ��ȱ������������� ������ѹ�� ������ѹ�� ���γɷβ��� ���γɷβ��� �䷶Χ������ �䷶Χ������ Ѫ��ͨ���β������� Ѫ��ͨ���β������� ����δ�������ֻ������� ����δ�������ֻ������� �γɷ��ڶ�· �γɷ��ڶ�· ���ѪPaO2�½� ���ѪPaO2�½� �������ã�oxygenation������ �������ã�oxygenation������ ���ڴ�лֻ����ȱ������½��ж��������ж� ���ڴ�лֻ����ȱ������½��ж��������ж� ���ж�ʱ��Ѫ�ܾ��� ���ж�ʱ��Ѫ�ܾ��� ��Ѫ���������� ��Ѫ���������� ʹ����ѹ������ ʹ����ѹ������ ��ʱ������ʹ���������ٶȿ��� ��ʱ������ʹ���������ٶȿ��� �γ���������� �γ���������� ����ʱ80%���ಫ������Ϊ������ ����ʱ80%���ಫ������Ϊ������ ����Ӥ���������� ����Ӥ���������� ����ε�Ѫ�������ٺ� ����ε�Ѫ�������ٺ� �εĹ�ע������ �εĹ�ע������ Ѫ�ܱ���ȱ���������� Ѫ�ܱ���ȱ���������� ����Ѫ������������ ����Ѫ������������ ���������� ���������� ������ά���ij��� ������ά���ij��� ʹ��Һ�γɷ���Ĥ ʹ��Һ�γɷ���Ĥ
����NRDS���շ����أ�
����һ.�����
����̥����̥��22��24��ʱ����ϸ�����ܲ���PS �������� �������� �Ҽ���ת�������ݱ��� �Ҽ���ת�������ݱ��� ����̥������� ����̥������� PS�ĺϳ������� PS�ĺϳ������� ���Ӥ�����������PS����Խ�� ���Ӥ�����������PS����Խ�� RDS�ķ�����Ҳ���� RDS�ķ�����Ҳ���� ̥��24��30��ʱ���ּ��ضԴٽ��γ����������� ̥��24��30��ʱ���ּ��ضԴٽ��γ����������� ��ʱ�Dz�ǰԤ������ѽ� ��ʱ�Dz�ǰԤ������ѽ� 32��34���Ժ��ضԷγ����Ӱ�첻����Ҫ 32��34���Ժ��ضԷγ����Ӱ�첻����Ҫ ̥��35���Ժ���PSѸ�ٽ�����ݱ���Ľ� ̥��35���Ժ���PSѸ�ٽ�����ݱ���Ľ� �������������Լ������� �������������Լ������� ����72��96Сʱ�ڲ�����PSһ���ܹ�ά���������� ����72��96Сʱ�ڲ�����PSһ���ܹ�ά���������� ���ֻҪ��PSȱ���μ��Բ��� ���ֻҪ��PSȱ���μ��Բ��� ʹ������ɹ��ѹ� ʹ������ɹ��ѹ� ����ʿ������ ����ʿ������
������.�����и���Ӥ��
���������и���Ѫ�Ǹ� ̥����Ѫ��Ҳ��֮���� ̥����Ѫ��Ҳ��֮���� ��ʱ̥���ȵ��صķ��ڱ������� ��ʱ̥���ȵ��صķ��ڱ������� ������Ӧ�Ǵ�л����Ҫ ������Ӧ�Ǵ�л����Ҫ ʹ������ת�����ԭ ʹ������ת�����ԭ ���������ʹ̥�����÷��־� ���������ʹ̥�����÷��־� ���β�һ���������� ���β�һ���������� �����ȵ�������������Ƥ�ʼ��ص����� �����ȵ�������������Ƥ�ʼ��ص����� Ӱ��εķ��� Ӱ��εķ���
������.���ھ��Ⱥͳ���ʱ��Ϣ
���������ھ��ȶ����̥�̹��ܲ�ȫ��̥�� ���ڳ���ȱ��Ӱ��̥���εķ��� ���ڳ���ȱ��Ӱ��̥���εķ��� PS����ƫ�ͣ�����ʱ��Ϣ�������Ѳ����� PS����ƫ�ͣ�����ʱ��Ϣ�������Ѳ����� ������������RDS��ԭ��֮һ ������������RDS��ԭ��֮һ �� ��
��������۴�С���� ���ڸ߶���Ѫ ���ڸ߶���Ѫ �����ɫ �����ɫ ���z��� ���z��� ��ˮ�³� ��ˮ�³� ��������ɫ����֯Ƭ��ľ����Ⱦɫ�����¼��㷺�������շβ��� ��������ɫ����֯Ƭ��ľ����Ⱦɫ�����¼��㷺�������շβ��� ���ݼ������� ���ݼ������� ���н����������ŵķ��� ���н����������ŵķ��� ��ڸ���һ����������ȶ��ṹ������ ��ڸ���һ����������ȶ��ṹ������ ����Ĥ ����Ĥ ��ʱ�ɼ���Ĥ���������ڷ����� ��ʱ�ɼ���Ĥ���������ڷ����� ���ݹܺ�ϸ֧�������� ���ݹܺ�ϸ֧�������� ����Ҳ������Ĥ ����Ҳ������Ĥ ����֯����ˮ�� ����֯����ˮ�� ��ʱ�ɼ���ˮ��ҺŨ������Ĥ�Ĺ��� ��ʱ�ɼ���ˮ��ҺŨ������Ĥ�Ĺ��� ���ɼ����˺Ͷ��ϸ������ ���ɼ����˺Ͷ��ϸ������ ���32Сʱ�����߳��������� ���32Сʱ�����߳��������� ����Ĥ�ѱ����ջ�����ɿ���״��Ƭ��ͼ1�� ����Ĥ�ѱ����ջ�����ɿ���״��Ƭ��ͼ1��
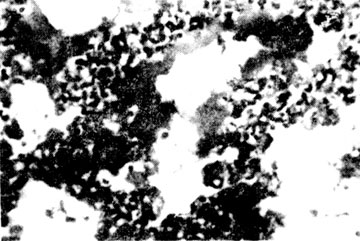
����ͼ1 ����Ĥ��
����ͼʾ��Ĥ�ѱ����ջ�����ɿ���״��Ƭ
���������������ۺ�������Щ���ּ������ϣ�
����һ.�ٴ�֢״
������Ӥ��Ϊ����� �ճ���ʱ������������ �ճ���ʱ������������ 6��12Сʱ�ڳ��ֺ������� 6��12Сʱ�ڳ��ֺ������� ���� ���� ������ ������ ���������� ���������� ���к�����ͣ ���к�����ͣ ��ɫ��ȱ����ûҰ���� ��ɫ��ȱ����ûҰ���� ����������������������� ����������������������� ��������ʹ֮���� ��������ʹ֮���� ȱ��������֫���������� ȱ��������֫���������� �����б��퓁�� �����б��퓁�� ������ʼʱ¡�� ������ʼʱ¡�� �Ժ�β��ż��� �Ժ�β��ż��� ������֮���� ������֮���� ��Ҹ�½����� ��Ҹ�½����� ����ʱ��������֯���� ����ʱ��������֯���� ����Ե�� ����Ե�� �ع��¶������� �ع��¶������� �κ��������� �κ��������� ����ʱ������ϸʪ���� ����ʱ������ϸʪ���� ��֢Ϊ�����Լ��� ��֢Ϊ�����Լ��� ���������������߷γ�������� ���������������߷γ�������� �ָ�ϣ���ϴ� �ָ�ϣ���ϴ� ������Ӥ���������� ������Ӥ���������� ʹ����������� ʹ����������� ����Ⱦ���ƺ�ת ����Ⱦ���ƺ�ת �������ص�Ӥ������������������� �������ص�Ӥ������������������� ������ڶ��첡������� ������ڶ��첡�������
������֢Ҳ������ ����������������ȱ���������� ����������������ȱ���������� ���� ���� �ɳ���24��48Сʱ �ɳ���24��48Сʱ �������ѽ��� �������ѽ��� ������ ������ ���ϲ����� ���ϲ����� �� �� �����ת �����ת
������.ѪҺ�������
��������ͨ������PaO2�� PaO2���� PaO2���� ���ڴ�л�����ж�ѪpH���� ���ڴ�л�����ж�ѪpH���� ��������ɾ�Ƥ��� ��������ɾ�Ƥ��� ��ܼ�� ��ܼ�� �����ܴ���Ѫ����ʵ��� �����ܴ���Ѫ����ʵ��� �趨��ȡ����Ѫֱ�Ӽ��� �趨��ȡ����Ѫֱ�Ӽ��� ��л�����ж�ʱ��ʣ�ࣨBE������ ��л�����ж�ʱ��ʣ�ࣨBE������ ������̼������½� ������̼������½� ����������ѪҺ�׳�����Na+ ����������ѪҺ�׳�����Na+ K+ K+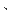 ��Cl- ��Cl- ������Ѫ����� ������Ѫ�����
������.X�߱���
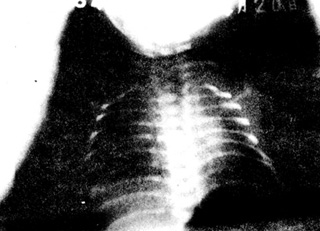
��������Ĥ�����������Ұ�ձ������ȼ��� ���о��ȷֲ���ϸС�����Ͱ�״��Ӱ ���о��ȷֲ���ϸС�����Ͱ�״��Ӱ С�����������ݵ�ϸС���� С�����������ݵ�ϸС���� ��״��Ӱ������Ѫ��СѪ�� ��״��Ӱ������Ѫ��СѪ�� ֧�������г����� ֧�������г����� ���ױ����������Ӱ���ڸ� ���ױ����������Ӱ���ڸ� ���ڶκ�ĩ��֧��������ʾ��� ���ڶκ�ĩ��֧��������ʾ��� ��β��������������� ��β��������������� ���Ұ��ë������ ���Ұ��ë������ ʹ������֧������ʾ����� ʹ������֧������ʾ����� ����ͺҶ�ֲ����֦ ����ͺҶ�ֲ����֦ ���������������� ���������������� ����λ��������ͼ3A B�� ����λ��������ͼ3A B��

����ͼ2 ����Ĥ
�������羵��� ����ϸ���ڰ��С��ʿ������ı䣩 ����ϸ���ڰ��С��ʿ������ı䣩
����ͼ3 A ����Ĥ��
������ʾ��Ұ������Ӱ��֧���ܳ���Ӱ��
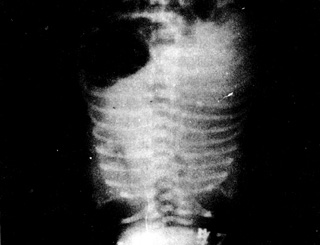
����B ����Ĥ��
������ʾ��Ұë������Ӱ��֧���ܳ���Ӱ�� |